当 57 岁的张先生因多囊肝感染引发持续高热、腹痛,在外院治疗陷入僵局时,重庆大学附属肿瘤医院的多学科协作模式以精准的判断、果断的决策和高效的执行力,为他筑起了一道坚不可摧的生命防线。
这场与死神的赛跑,不仅挽救了一个濒危的生命,更彰显了多学科协作(MDT)模式在救治复杂危重症患者时的磅礴力量。

01绝境:基础病缠身,感染致危局
6 月末的重庆,暑气蒸腾,而张先生一家却陷入了彻骨的寒意。这位有着多年尿毒症病史、长期依赖规律透析维持生命的患者,因多囊肝急性感染,正经历着前所未有的生死考验。
除了尿毒症,张先生还存在多囊肾、肾性贫血、肾性高血压、冠心病、电解质紊乱等多种基础疾病,身体早已是 "千疮百孔"。在外院治疗期间,尽管医生给予了积极的抗感染、退热等对症支持,但高热、寒战、右上腹剧痛等症状反复发作,病情持续恶化。外院告知尽快行肝囊肿穿刺引流术以控制感染,因多囊肝不同于普通肝脓肿,可能存在穿刺不成功、穿刺出血等并发症,患者及家属因担心手术风险,始终犹豫不决。
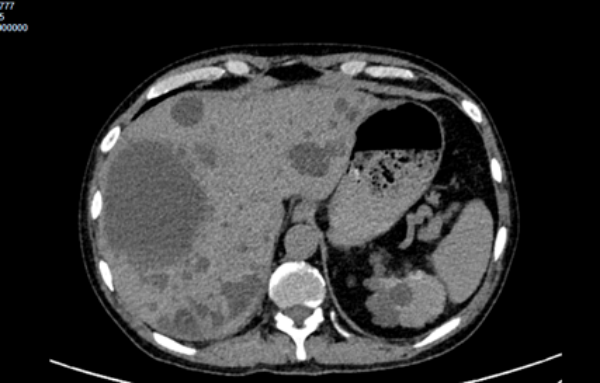
随着时间推移,张先生的精神状态愈发萎靡,生命体征波动加剧,治疗彻底陷入僵局。就在治疗维艰之际,他们想到了曾多次为张先生诊治的重庆大学附属肿瘤医院中医肿瘤中心董江川主任。6 月 26 日清晨,张先生被紧急转入我院中医肿瘤中心。
02集结:多学科会诊,精准研判破困局
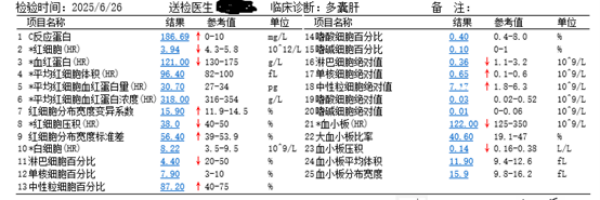
患者入院时,主管医生张俊迅速进行接诊,细致进行询问病史及查体,患者情况危急:体温39.3℃伴寒战,心率 102 次/分,呼吸36次/分,血压88/58mmHg,精神状态极差,右上腹压痛明显。面对这位合并多种基础病的危重患者,中医肿瘤中心董江川主任当机立断,立即启动多学科协作机制,召集重症医学科、普内科、超声科、药学部、肝胆科等相关科室专家紧急会诊。
各学科专家迅速围绕患者病情展开深入分析:重症医学科指出,患者感染症状突出,需高度警惕脓毒症发生,尽早行肝囊肿穿刺引流是控制感染的关键,同时需严密监测内环境变化,保障透析治疗;超声科仔细评估后认为,在充分告知风险并获得患者及家属理解的前提下,可实施超声引导下肝囊肿穿刺引流术,精准定位能最大限度降低风险;普内科表示将全力保障患者规律透析,维持肾功能稳定;药学部结合患者慢性肾衰竭 5 期的特殊情况,建议根据病原学结果调整抗感染方案,兼顾药物安全性与有效性;肝胆科支持当前内科综合治疗策略,重点关注感染控制与肝功能保护。
多学科专家的意见高度统一,为后续治疗方案的制定提供了坚实的专业支撑。
03攻坚:中西医协同,精准施治见成效
在董江川主任的统筹指导下,一套兼顾紧急救治与长期调理的方案迅速落地:
抗感染与中医辨证双管齐下:考虑到患者感染危重且外院治疗效果不佳,立即启用强效碳青霉烯类抗生素控制感染;患者存在多囊肝感染、脓毒血症、脓毒性休克、慢性肾衰竭以及多重耐药,给予液体复苏、动态调整内环境、及时进行血液透析。同时,结合患者高热、寒战等症状,辨证为“毒热内蕴”,给予清热解毒中药汤剂口服,实现中西医协同作战,抑制炎症反应,快速遏制感染扩散。
突破心理壁垒,实施关键穿刺:穿刺引流是扭转病情的核心环节,但患者及家属仍对风险心存顾虑。董江川主任与超声科专家多次与患者及家属沟通,用通俗的语言解释病情的紧迫性、穿刺的必要性以及超声引导技术的精准性,最终赢得了他们的信任。6 月 30 日,超声引导下肝囊肿穿刺引流术顺利实施,当场引流出 200ml 黄色脓性液体。术后效果立竿见影 —— 患者当日下午即停止发热,腹痛显著缓解,精神状态明显好转。
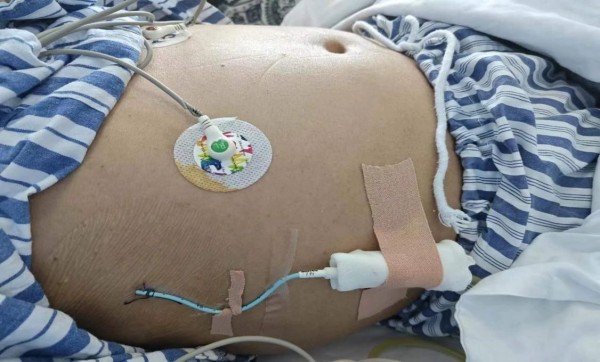
精细化综合管理:普内科透析室持续保障规律透析,维持水电解质平衡;护理团队严密监测生命体征,确保引流管通畅;药学部根据穿刺液病原学检测结果,及时调整抗生素方案。7 月 4 日,结合患者炎症指标明显下降的情况,考虑到耐药菌感染,将抗生素调整为阿米卡星联合头孢哌酮钠舒巴坦钠,兼顾疗效与安全性。
04康复:生命重燃,协作模式显优势
经过十余天的精准救治与精心护理,张先生的炎症指标逐步恢复正常,腹痛、寒战等症状完全消失,精神状态与体力显著改善。
7 月 10 日,复查结果显示病情稳定,达到拔管标准,顺利拔除引流管;继续巩固治疗 2 天后,患者于 7 月 12 日康复出院。出院时,张先生及家属难掩感激之情,再三向参与救治的医护团队道谢。
此次复杂危重患者的成功救治,是我院多学科协作模式的又一次生动实践。从紧急会诊到方案制定,从穿刺引流到后续调理,各科室无缝衔接、高效配合,充分展现了我院在应对复杂危重症时的综合实力。
董江川主任表示:“面对危重患者,单打独斗难以奏效,只有凝聚多学科的专业力量,才能为患者赢得生机。”


